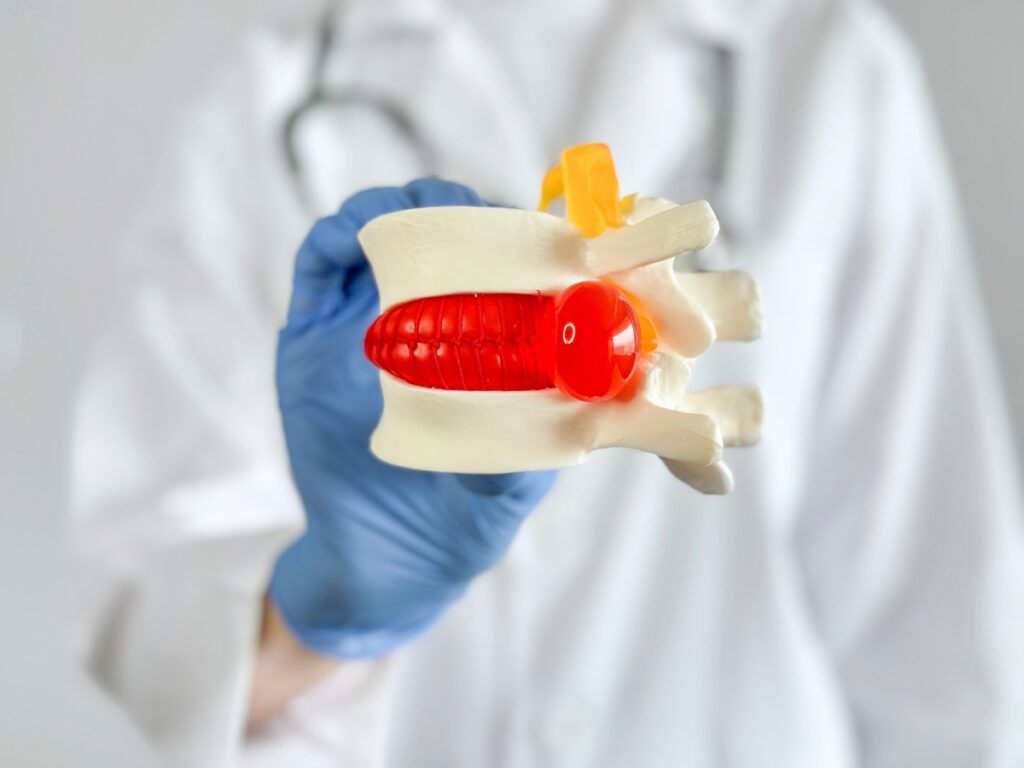
פריצת דיסק בין-חולייתי היא מצב שכיח הגורם לכאבי גב תחתון, צוואר וגפיים, ומהווה את אחת הסיבות העיקריות לפנייה לטיפול רפואי ולפגיעה באיכות החיים. מצב זה מתרחש כאשר החומר הג'לטיני המרכזי של הדיסק הבין-חולייתי (nucleus pulposus) פורץ דרך הטבעת הסיבית החיצונית (annulus fibrosus) ולוחץ על עצבים סמוכים. מאמר זה יסקור את הפתופיזיולוגיה של פריצת דיסק, שיטות האבחון המקובלות והגישות הטיפוליות העדכניות, תוך התמקדות בחידושים האחרונים בתחום.
פתופיזיולוגיה:
הדיסקים הבין-חולייתיים משמשים כבולמי זעזועים בין חוליות עמוד השדרה ומאפשרים תנועה. הם מורכבים משני חלקים עיקריים: הגרעין הפנימי הג'לטיני והטבעת החיצונית הסיבית. פריצת דיסק מתרחשת לרוב כתוצאה משילוב של גורמי ניוון (degenerative changes) המתרחשים עם הגיל, לחץ חוזר ונשנה על עמוד השדרה, או פציעה טראומטית.
תהליך הפריצה מתחיל לרוב בהיחלשות וקרעים קטנים בטבעת הסיבית. לחץ מוגבר על הדיסק, כגון בזמן הרמה של משקל כבד או תנועה פתאומית, עלול לגרום לגרעין הפנימי לבלוט או לפרוץ דרך הקרעים בטבעת. בליטה או פריצה זו עלולה ללחוץ על שורשי העצבים הסמוכים בתעלת השדרה או בפתחים הבין-חולייתיים, ולגרום לכאב מקומי ו/או כאב מקרין לאורך מסלול העצב הפגוע (רדיקולופתיה).
גורמי סיכון:
מספר גורמים מגבירים את הסיכון לפתח פריצת דיסק, ביניהם:
- גיל: שכיחות פריצת דיסק עולה עם הגיל עקב תהליכים ניווניים בדיסקים.
- גנטיקה: נטייה משפחתית עשויה לשחק תפקיד.
- עישון: פוגע באספקת הדם לדיסקים ומזרז תהליכים ניווניים.
- השמנה: מגבירה את העומס על עמוד השדרה.
- יציבה לקויה: עלולה להוביל לפיזור לא אחיד של עומסים על הדיסקים.
- פעילות גופנית מאומצת או הרמה לא נכונה של משאות: יוצרות לחץ רב על עמוד השדרה.
- עבודה פיזית מאומצת הכוללת כיפוף והרמה מרובים: מגבירה את הסיכון.
אבחון:
אבחון פריצת דיסק מתבסס על שילוב של אנמנזה מפורטת, בדיקה גופנית נוירולוגית ובדיקות הדמיה.
- אנמנזה: כוללת תיאור מפורט של הכאב (מיקום, עוצמה, הקרנה, גורמים מחמירים ומקלים), היסטוריה רפואית וגורמי סיכון.
- בדיקה גופנית נוירולוגית: כוללת הערכה של טווחי תנועה, רפלקסים, כוח שרירים ותחושה כדי לזהות סימנים של לחץ על עצבים.
- בדיקות הדמיה:
- MRI (Magnetic Resonance Imaging): בדיקת הבחירה להדמיית רקמות רכות כגון דיסקים ועצבים, ומאפשרת הדגמה ברורה של פריצת הדיסק והלחץ על מבנים עצביים.
- CT (Computed Tomography): יכולה להדגים את מבנה העצמות ולעיתים משמשת כאשר יש מגבלה לביצוע MRI.
- צילומי רנטגן: בעיקר לשלילת סיבות אחרות לכאב גב, כגון שברים או שינויים ניווניים משמעותיים.
- EMG/NCS (Electromyography/Nerve Conduction Studies): בדיקות אלקטרופיזיולוגיות שיכולות לסייע באיתור נזק עצבי ובקביעת חומרתו.
סימפטומים נפוצים
מלבד הכאב המוכר בגב או בצוואר, חשוב להיות מודעים לכך שפריצת דיסק תסמינים נוספים יכולים לכלול הקרנה של הכאב לאורך עצב – לרגל במקרה של פריצה בגב התחתון, או ליד כאשר הפריצה היא בצוואר. תופעות נוספות שעשויות להתלוות לכך הן תחושות של נימול, שריפה או עקצוץ באותם אזורים, וכן חולשה בשרירים. במצבים נדירים וחמורים במיוחד, עלול להופיע גם אובדן שליטה על הסוגרים, מצב הדורש פנייה דחופה לטיפול רפואי.
-
כאב חד בגב התחתון או בצוואר
-
הקרנה לרגל (במקרה של פריצת דיסק מותנית) או ליד (במקרה של פריצת דיסק צווארית)
-
תחושת נימול, שריפה או עקצוץ
-
חולשה בשרירים
-
במקרים חמורים: אובדן שליטה על סוגרים
גישות טיפוליות:
מטרת הטיפול בפריצת דיסק היא להקל על הכאב, לשפר את התפקוד ולמנוע סיבוכים. הגישה הטיפולית הראשונית היא לרוב שמרנית, ורק במקרים מסוימים נדרש טיפול ניתוחי.
טיפול שמרני:
- מנוחה מותאמת: הימנעות מפעילויות המחמירות את הכאב, אך לא מנוחה מוחלטת ממושכת.
- תרופות:
- משככי כאבים: פשוטים (כגון פרצטמול) ונוגדי דלקת לא סטרואידים (NSAIDs) להקלה על כאב ודלקת.
- מרפי שרירים: להקלה על ספאזם שרירים.
- תרופות נוגדות כאב עצבי (נוירופתי): כגון גאבאפנטין או פרגאבלין, במקרים של כאב עצבי משמעותי.
- זריקות אפידורליות של סטרואידים: להפחתת דלקת וגירוי עצבי באזור הפגוע.
- פיזיותרפיה: תרגילים לחיזוק שרירי הליבה והגב, שיפור הגמישות ויציבה נכונה. טכניקות מנואליות עשויות לסייע בהקלה על כאב ושיפור טווחי תנועה.
- טיפולים משלימים: כגון דיקור, עיסוי או כירופרקטיקה, עשויים לספק הקלה סימפטומטית לחלק מהמטופלים.
טיפול ניתוחי:
ניתוח מומלץ בדרך כלל כאשר הטיפול השמרני נכשל בהקלת הכאב והשיפור התפקודי, או במקרים של חולשה נוירולוגית מתקדמת (כגון צניחת כף רגל) או הפרעות בשליטה על סוגרים.
- דיסקטומי (Discectomy): הסרת חלק הדיסק הפרוץ הלוחץ על העצב. זוהי הפרוצדורה הניתוחית הנפוצה ביותר לטיפול בפריצת דיסק. ניתן לבצע אותה בגישה פתוחה או בגישה מיקרוסקופית זעיר-פולשנית.
- למינקטומי/למינוטומי (Laminectomy/Laminotomy): הסרת חלק מהקשת החולייתית (למינה) כדי ליצור יותר מקום לעצבים ולהקל על הלחץ. לרוב מבוצע בשילוב עם דיסקטומי.
- איחוי חוליות (Spinal Fusion): חיבור שתי חוליות או יותר יחד כדי לייצב את עמוד השדרה ולהפחית תנועה באזור הפגוע. לרוב מבוצע במקרים של אי יציבות משמעותית או לאחר הסרה נרחבת של דיסק.
גישות טיפוליות מתקדמות וחדשניות:
המחקר והפיתוח בתחום פריצת הדיסק ממשיכים להתקדם, ומובילים לגישות טיפוליות חדשות ופחות פולשניות:
- דיסקטומי אנדוסקופית (Endoscopic Discectomy): גישה זעיר-פולשנית המאפשרת הסרת הדיסק הפרוץ דרך חתך קטן בעזרת אנדוסקופ ומצלמה. יתרונותיה כוללים פחות נזק לרקמות, פחות כאב לאחר הניתוח והחלמה מהירה יותר.
- הזרקת ג'ל לדיסק (Nucleoplasty/Discogel): הזרקת חומר מיוחד לגרעין הדיסק במטרה להפחית את נפחו ולהקל על הלחץ העצבי. מתאים למקרים ספציפיים של בליטת דיסק קלה.
- קיבוע דינמי (Dynamic Stabilization): שימוש במשתלים גמישים במקום איחוי חוליות, במטרה לשמור על תנועתיות מסוימת של עמוד השדרה.
- טיפול ביולוגי: מחקרים מתמקדים בפיתוח טיפולים המעודדים ריפוי של הדיסק הפגוע, כגון הזרקת גורמי גדילה או תאי גזע. תחום זה עדיין נמצא בשלבי מחקר ראשוניים.
שיקום ומניעה:
לאחר טיפול, בין אם שמרני או ניתוחי, שיקום מתאים הוא חיוני להשגת תוצאות מיטביות ולמניעת הישנות. תוכנית שיקום מותאמת אישית לרוב כוללת פיזיותרפיה, פעילות גופנית מתונה ושמירה על אורח חיים בריא.
צעדי מניעה חשובים כוללים שמירה על משקל גוף תקין, הקפדה על יציבה נכונה, שימוש בטכניקות הרמה נכונות, חיזוק שרירי הליבה והגב, והימנעות מעישון.
סיכום:
פריצת דיסק היא מצב מורכב הדורש גישה רב-תחומית לאבחון וטיפול. בעוד שרוב המטופלים מגיבים היטב לטיפול שמרני, קיימות אפשרויות ניתוחיות מתקדמות עבור אלה שאינם מגיבים או סובלים מסיבוכים נוירולוגיים. התקדמות הטכנולוגיה והמחקר הביולוגי פותחות אופקים חדשים לטיפול יעיל ופחות פולשני במצב שכיח זה, ומבטיחות שיפור באיכות חייהם של הסובלים ממנו.